News & Message
千面女郎有剋星 標靶療法力克紅斑性狼瘡
一名35歲女子,平時健康狀況良好,某日早上起床,突然感覺一陣胸痛,稍事活動還會發喘,就醫發現是紅斑性狼瘡引起的肋膜積水作祟。
另一名32歲女子,症狀從出現倦怠感開始,一路由肝功能異常查到自體免疫性肝炎,之後又因嚴重肺炎住院,這才確定問題也來自紅斑性狼瘡。
還有一名45歲女性病患,早期表現為血小板下降、牙齦出血,接著出現上腸胃道出血的症狀,診斷是紅斑性狼瘡。
看了這3名女子發病的過程,大家應不難明白紅斑性狼瘡為什麼會被稱為「千面女郎」,其診斷及治療都是一大挑戰,然而隨著標靶療法日臻成熟,它已不再令人束手無策了。

年輕女性最常罹患 諸多症狀千變萬化
紅斑性狼瘡是一種會影響全身器官的自體免疫疾病,形成原因仍不十分清楚,目前認為是先天遺傳因子加上後天因素共同導致。紅斑性狼瘡的遺傳因子為眾多基因所調控,如HLA-DR2、HLA-DR3等。我們之前的研究結果也顯示,EGFR、VDR Bsm1、IL-1Ra及IL-18等多組基因均與紅斑性狼瘡有密切關係,這些研究成果已發表於國際著名醫學期刊。後天因素則包括荷爾蒙、藥物、紫外線及感染(如:病毒、結核、細菌等)。
雖然男性、老人、孩童都可能罹患紅斑性狼瘡,但它最愛偷襲20-40歲的婦女,可畏的是其臨床表現千變萬化,必須花一點時間才能釐清真貌。常見症狀包括臉龐上的蝶狀紅斑、身上的盤狀紅斑、關節痛或關節炎、髮落、嘴破、小便浮泡、發燒等;罕見的症狀更是包羅萬象,計有肋膜積水、心包膜積水、自體免疫性肝炎、胰臟炎、血管炎、雷諾氏症、中樞神經受侵犯等。
正因如此,醫師只要發現病人有兩種以上的器官出現異狀,臨床上一時無法解釋時,就會考慮紅斑性狼瘡的可能性。確定診斷的條件是抽血檢查可見抗核抗體(ANA)上升,補體(C3/C4)值下降,另外還會出現雙股DNA、史密斯抗體(Sm )、血球下降(血小板、白血球或紅血球),胸部X光則呈現肋膜積水或心包膜積水等。
治療切莫半途而廢 標靶療法將成主流
治療紅斑性狼瘡的方法一直在進步,可惜許多病患對此病仍缺乏正確的認識,往往放棄正規治療,轉投另類療法,導致嚴重的併發症接連而飲,最後以重要器官衰竭甚至死亡收場。值得慶幸的是,前述3名女子選擇充分配合正規治療,目前病情穩定進步中。
控制紅斑性狼瘡,除了使用適量類固醇及免疫調控劑之外,近年來更因生物製劑的領域不斷擴大,使病患有了更好的機會。紅斑性狼瘡的標靶療法猶如神射手開弓,射靶正中紅心,準確的作用於出岔的B細胞、B細胞接受體、介白質6或是介白質10的單株抗體。美國藥物食品管理局(FDA)去年3月核准一種可作用於B細胞上的生物製劑用於治療紅斑性狼瘡,預計今年應可在國內上市。本院目前也加入多個全球性的臨床試驗,初期看來皆有不錯的療效,預期未來標靶治療將成為對抗紅斑性狼瘡的主流。
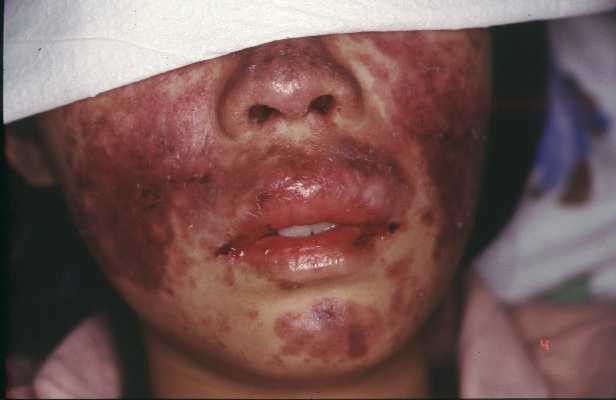
紅斑性狼瘡的症狀之一(黃春明提供)
資料來源 : 中國醫訊第104期



